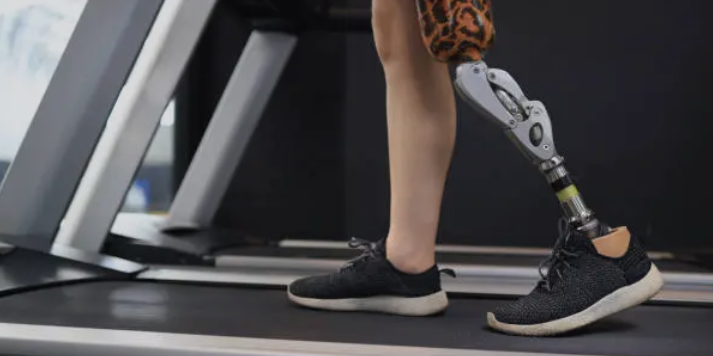
Las prótesis de pierna han experimentado un avance significativo en las últimas décadas, gracias a los rápidos desarrollos tecnológicos. Estas innovaciones no solo han mejorado la funcionalidad de las prótesis, sino también la calidad de vida de los usuarios. En este artículo, exploraremos la historia, los avances recientes, la situación actual en México y el futuro prometedor de la tecnología en prótesis de pierna.
Historia de las Prótesis de Pierna
Las primeras prótesis de pierna datan de la antigüedad, donde se utilizaban materiales básicos como la madera y el cuero. Con el tiempo, la tecnología ha permitido la incorporación de materiales más avanzados como el acero, el aluminio y los polímeros. En el siglo XX, la introducción de componentes modulares y personalizables marcó un hito importante en la evolución de las prótesis.
Prótesis Antiguas
Las prótesis más antiguas registradas provienen del antiguo Egipto y Roma, donde se utilizaban dispositivos rudimentarios hechos de madera y cuero para reemplazar extremidades perdidas.
Avances en el Siglo XX
Con la llegada de las guerras mundiales, la demanda de prótesis funcionales aumentó significativamente, lo que llevó a la creación de dispositivos más sofisticados y funcionales.
Situación Actual en México
En México, el acceso a prótesis de pierna ha mejorado considerablemente en los últimos años. Gracias a iniciativas gubernamentales y privadas, más personas tienen acceso a dispositivos avanzados. Sin embargo, aún existen desafíos relacionados con el costo y la disponibilidad en zonas rurales.
Acceso y Disponibilidad
- Programas gubernamentales y subvenciones
- Iniciativas de organizaciones no gubernamentales
- Retos en áreas rurales y de bajos ingresos
Innovaciones Recientes en México
Empresas mexicanas y centros de investigación están desarrollando prótesis con tecnologías de punta, como sistemas de control mioeléctrico y materiales ligeros y resistentes.
Innovaciones Tecnológicas en Prótesis de Pierna
Las innovaciones recientes han transformado la manera en que las prótesis de pierna funcionan y se integran con el cuerpo humano. Entre estas innovaciones se encuentran las prótesis controladas por el cerebro, los materiales avanzados y las tecnologías de impresión 3D.
Prótesis Controladas por el Cerebro
Estas prótesis utilizan interfaces cerebro-computadora (BCI) para permitir a los usuarios controlar la prótesis con sus pensamientos, ofreciendo un nivel de control y precisión sin precedentes.
Materiales Avanzados
El uso de materiales como el titanio y los polímeros avanzados ha permitido la creación de prótesis más ligeras, duraderas y cómodas.
Tecnologías de Impresión 3D
La impresión 3D ha revolucionado la fabricación de prótesis, permitiendo la producción de dispositivos personalizados a un costo reducido y en menor tiempo.
El Futuro de las Prótesis de Pierna
El futuro de las prótesis de pierna es prometedor, con investigaciones en curso que buscan mejorar aún más la integración y funcionalidad de estos dispositivos. Entre las áreas de desarrollo futuro se encuentran la bioimpresión, la integración de sensores avanzados y la conectividad con dispositivos inteligentes.
Bioimpresión
La bioimpresión tiene el potencial de crear tejidos y estructuras complejas que podrían integrarse con las prótesis, mejorando la compatibilidad biológica y reduciendo el riesgo de rechazo.
Sensores Avanzados
La incorporación de sensores avanzados permitirá a las prótesis recopilar y procesar datos en tiempo real, mejorando la adaptabilidad y la respuesta a las necesidades del usuario.
Conectividad con Dispositivos Inteligentes
La conectividad con dispositivos inteligentes permitirá una mayor personalización y control de las prótesis, facilitando el monitoreo y ajuste a través de aplicaciones móviles.
Las innovaciones tecnológicas en las prótesis de pierna han revolucionado el campo de la rehabilitación, ofreciendo a los usuarios una mejor calidad de vida y mayores oportunidades de movilidad. Con un futuro lleno de posibilidades, las prótesis de pierna continuarán avanzando, integrando tecnologías emergentes para proporcionar soluciones cada vez más eficientes y accesibles.
Tecnología de Prótesis de Pierna en México
En México, la tecnología de prótesis de pierna ha avanzado considerablemente en los últimos años. Empresas locales y centros de investigación han trabajado arduamente para desarrollar prótesis más accesibles y funcionales. A pesar de estos avances, la disponibilidad y el acceso a estas tecnologías varían según la región. Las grandes ciudades como Ciudad de México, Guadalajara y Monterrey cuentan con clínicas especializadas que ofrecen prótesis de última generación, incluyendo sistemas de control mioeléctrico y materiales avanzados como el titanio y los polímeros de alta resistencia.
Desarrollo Tecnológico
El desarrollo tecnológico en México se ha centrado en la creación de prótesis más accesibles y personalizables. La colaboración entre universidades, centros de investigación y empresas privadas ha sido clave para impulsar estas innovaciones. Programas de subvenciones y apoyo gubernamental también han jugado un papel crucial en la promoción del acceso a prótesis de alta tecnología para personas de bajos recursos.
Desafíos y Oportunidades
A pesar de los avances, existen desafíos significativos, como la falta de infraestructura adecuada en zonas rurales y el alto costo de las prótesis más avanzadas. Sin embargo, las oportunidades son enormes, especialmente con el aumento de iniciativas de colaboración internacional y el creciente interés en tecnologías emergentes como la impresión 3D y las interfaces cerebro-computadora.
¿A qué Países Debo Ir para Conseguir la Tecnología Más Avanzada?
Para aquellos que buscan las tecnologías más avanzadas en prótesis de pierna, hay varios países que destacan por sus innovaciones y calidad en el campo de la ortopedia. Entre los principales destinos se encuentran Estados Unidos, Alemania, Japón, y el Reino Unido. Estos países cuentan con centros de investigación de renombre y empresas líderes en el desarrollo de prótesis de alta tecnología.
Estados Unidos
Estados Unidos es uno de los líderes mundiales en tecnología de prótesis. Centros como el Massachusetts Institute of Technology (MIT) y la Clínica Mayo han desarrollado prótesis con sistemas de control avanzados y materiales de última generación. Además, empresas como Össur y Ottobock tienen una fuerte presencia en el mercado estadounidense, ofreciendo soluciones innovadoras y personalizadas.
Alemania
Alemania es reconocida por su ingeniería de precisión y calidad. Empresas como Ottobock, con sede en Duderstadt, son pioneras en el desarrollo de prótesis biónicas y sistemas de control mioeléctrico. Los pacientes que buscan las tecnologías más avanzadas pueden beneficiarse de los tratamientos y dispositivos desarrollados en Alemania.
Japón
Japón ha realizado importantes avances en robótica y tecnología de prótesis. Instituciones como la Universidad de Tokio y empresas como Cyberdyne están a la vanguardia de la integración de la robótica con prótesis, ofreciendo dispositivos que no solo reemplazan la función perdida, sino que también mejoran las capacidades del usuario.
Reino Unido
El Reino Unido cuenta con instituciones de renombre como el Imperial College London y empresas como Blatchford, que están desarrollando prótesis altamente funcionales y estéticamente avanzadas. La combinación de investigación académica y desarrollo industrial hace del Reino Unido un destino destacado para aquellos que buscan lo último en tecnología de prótesis.
Costo de las Prótesis Más Avanzadas
El costo de las prótesis más avanzadas puede variar ampliamente dependiendo de la tecnología, los materiales y el país de origen. En general, las prótesis de alta tecnología pueden oscilar entre $10,000 y $100,000 USD, dependiendo de sus características y nivel de personalización.
Prótesis Biónicas
Las prótesis biónicas, que incluyen sistemas de control mioeléctrico y interfaces cerebro-computadora, son algunas de las más costosas. Estos dispositivos pueden costar entre $50,000 y $100,000 USD debido a su complejidad y los materiales avanzados utilizados en su fabricación.
Prótesis Personalizadas
Las prótesis personalizadas, diseñadas específicamente para adaptarse a las necesidades individuales del usuario, también pueden ser costosas. El proceso de personalización incluye análisis biomecánicos, ajustes precisos y la fabricación de componentes únicos, lo que incrementa el costo total.
Programas de Ayuda y Subvenciones
En muchos países, existen programas de ayuda y subvenciones que pueden ayudar a reducir el costo de las prótesis avanzadas. Organizaciones sin fines de lucro, programas gubernamentales y fundaciones privadas a menudo ofrecen apoyo financiero para aquellos que necesitan prótesis pero no pueden costearlas.
Ventajas y Desventajas
Las prótesis de pierna avanzadas ofrecen una serie de ventajas y desventajas que es importante considerar antes de tomar una decisión de compra. A continuación, se detallan algunos de los aspectos más relevantes.
Ventajas
- Funcionalidad Mejorada: Las prótesis avanzadas proporcionan una mayor funcionalidad y libertad de movimiento, permitiendo a los usuarios realizar actividades diarias con mayor facilidad.
- Confort y Ajuste: Los materiales avanzados y el diseño personalizado aseguran un mejor ajuste y mayor comodidad, reduciendo el riesgo de irritaciones y lesiones.
- Durabilidad: Las prótesis de alta tecnología suelen ser más duraderas, gracias al uso de materiales resistentes y técnicas de fabricación avanzadas.
- Estética: Las prótesis modernas están diseñadas para ser estéticamente agradables, lo que puede mejorar la confianza y el bienestar emocional del usuario.
Desventajas
- Costo Elevado: Una de las principales desventajas es el alto costo, que puede ser prohibitivo para muchas personas.
- Mantenimiento: Las prótesis avanzadas requieren un mantenimiento regular y especializado, lo que puede ser costoso y demandante.
- Accesibilidad: No todas las regiones tienen acceso a las tecnologías más avanzadas, lo que puede limitar las opciones disponibles para algunos usuarios.
- Adaptación: Algunos usuarios pueden encontrar que la adaptación a una prótesis avanzada lleva tiempo y esfuerzo, especialmente si están acostumbrados a un dispositivo más simple.
¿Realmente Valen la Pena?
Decidir si una prótesis avanzada vale la pena depende de varios factores, incluyendo las necesidades individuales, el presupuesto y el nivel de actividad del usuario. Las prótesis avanzadas ofrecen numerosos beneficios, pero también implican un compromiso financiero significativo y la necesidad de un mantenimiento constante.
Consideraciones Personales
Para algunas personas, la mejora en la calidad de vida y la funcionalidad justifica el costo y el esfuerzo necesarios para obtener y mantener una prótesis avanzada. Para otros, una prótesis más básica puede ser suficiente para cumplir con sus necesidades diarias.
Evaluación de Costos y Beneficios
Es importante realizar una evaluación detallada de los costos y beneficios antes de tomar una decisión. Consultar con profesionales de la salud, probar diferentes tipos de prótesis y considerar opciones de financiamiento pueden ser pasos cruciales en este proceso.
Impacto en la Calidad de Vida
Para muchos usuarios, las prótesis avanzadas tienen un impacto positivo significativo en su calidad de vida, permitiéndoles participar en actividades que de otro modo serían imposibles. Esta mejora en la movilidad y la independencia puede ser un factor decisivo a la hora de considerar la inversión en una prótesis avanzada.
En última instancia, la decisión debe basarse en una evaluación cuidadosa de las necesidades individuales, los recursos disponibles y las expectativas personales. Las prótesis avanzadas ofrecen enormes beneficios, pero es importante sopesar todos los aspectos antes de realizar una inversión significativa.