¿Tú o alguna persona que conoces padece de los famosos dedos de garra en el pie? ¿Buscas una solución a este problema práctica y sin necesidad de una cirugía? En este caso puede que una plantilla para dedos en garra sea la solución que necesitas.
Se tratan de plantillas ortopédicas especializadas para corregir los dedos en garra u otras condiciones de los dedos del pie, de tal manera que estos adopten su forma natural para normalizar la postura y el caminar del paciente.
Estas plantillas pueden ser una excelente alternativa para aquellas personas cuya condición no es muy grave, pues con el uso constante es posible contener la condición.
No obstante, es importante siempre resaltar que el uso de cualquier órtesis o dispositivo ortopédico debe ser recomendado por un ortesista o podólogo profesional, el cual determinará cuál es el mejor tratamiento para cada padecimiento y paciente.
Conoce más de las plantillas para dedos en garra y todo tipo de aditamentos ortopédicos y protésicos en Miprotesisdepierna.mx
¿Qué es una plantilla para dedos en garra?
Una plantilla para dedos en garra es un medio para ayudar a no prolongar la deformidad más no a corregir en su totalidad, para esto se puede optar por la cirugía, con un médico ortopedista o traumatólogo.
Las plantillas ortopédicas son recomendadas cuando las deformidades en los pies son ocasionadas por procesos secundarios al pie plano o pie cavo, ya que la redistribución del peso corporal y la colocación de ciertas modificaciones permitirán liberar ciertos puntos de mayor concentración de peso relajando la musculatura y permitiendo que los dedos se extiendan.
La característica principal de las plantillas ortopédicas para los dedos en garra es que contenga la modificación denominada botón, el cual generará una tensión sobre la musculatura propia de la planta del pie para relajarla y permitir que los dedos no mantengan la flexión.
¿Qué son los dedos en garra?
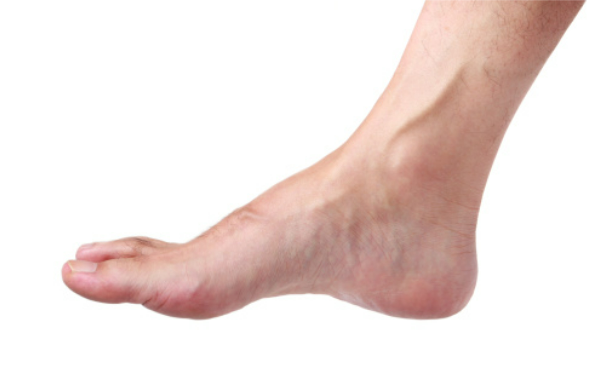
Los dedos en garra, mazo o martillo es un padecimiento que provoca deformidades que se producen en los dedos de los pies (a excepción del hallux o dedo gordo o pulgar), de tal manera que los dedos parecen contraídos o doblados hacia la parte inferior del pie y en muchas ocasiones, ligeramente sobrepuestos entre ellos. De ahí el nombre de garra, pues la forma que adoptan asemeja a la garra de un animal o la posición de garra de la mano.
Estos 4 dedos restantes están formados por 3 huesos (a diferencia de los dos huesos que forman el dedo gordo) y por varias articulaciones (que son la unión de dos huesos).
En el caso de los dedos en garra, se produce una hiperextensión de la articulación metatarsofalángica y una flexión de la articulación interfalángica proximal y distal.
Esta condición puede darse de 2 maneras:
- Rígida: Cuando no se puede corregir la deformidad del dedo y este no puede extenderse o enderezarse por la rigidez en los huesos y articulaciones.
- Flexible: Es cuando sí se puede lograr la extensión y flexión del dedo.
Causas de los dedos en garra
Una de las causas de los dedos en garra es un origen congénito o hereditario, sin embargo esta relación es poco común. En el caso de que se diera esta circunstancia, se podrá diagnosticar a tiempo. El podólogo aconsejará al paciente sobre los zapatos que debería utilizar y los tratamientos más adecuados para solucionar el problema.
La causa más común de este padecimiento son el uso de calzado no apropiado, como tacones de punta, zapatos con puntas estrechas o muy ajustados, los cuales obligan a la sobreposición de los dedos y a su contracción por largos periodos de tiempo que terminan por afectar la forma natural de los huesos y las articulaciones, provocando una deformación con el paso del tiempo.
Esto suele ser común sobre todo en mujeres que acostumbran usar tacones con puntas muy estrechas, personas que usan botas o bailarines de ballet u otras danzas que exigen el uso de calzado estrecho y que además, forzan la postura natural de los huesos, ligamentos y articulaciones.
Síntomas
El síntoma principal de este padecimiento es, claro, la deformación de los dedos a como deben encontrarse de manera natural. Sin embargo, es posible que el paciente no perciba la patología ya que los dedos se desvían lentamente y no se refleja estéticamente hasta pasar un tiempo o hasta edades más avanzadas.
Entre los síntomas más comunes destacan:
- Durezas y callos en dorso o en la base del dedo.
- Pulpejo de los dedos afectados producidos por el roce excesivo con el calzado.
- Inflamación de las articulaciones interfalángicas.
- Dolor en la práctica de deporte.
- Dolor en la zona de la puntera del pie, que molesta a la hora de realizar actividades de la vida cotidiana como caminar cuesta arriba o cuesta abajo.
Prevención
Esta condición se puede prevenir en la mayoría de los casos con el uso de calzado adecuado, el cual debe ser cómodo y con suficiente espacio para que cada uno de los dedos se pueda mover sin problemas dentro del zapato, dejando espacio entre ellos para que no se propicie la deformación de los huesos.
Diagnóstico
El podólogo en consulta, a través de una exploración física, podrá afirmar esta sospecha diagnóstica de dedo en garra, mazo o martillo al observar la flexión del dedo.
De igual forma muchos médicos aconsejarán hacer un completo estudio biomecánico de la marcha y pisada. De este modo, en movimiento, el podólogo observará la deformidad del dedo y determinará de forma más precisa el grado del problema.
Tratamiento
Existen distintos tipos de tratamientos para los dedos en garra, como lo pueden ser:
- Órtesis de silicona:El uso de órtesis de silicona a medida ayudan a corregir, paliar y frenar el avance de la deformidad. Este tratamiento puede ser determinante en etapas de la vida como niñez y adolescencia, ya que la deformidad será flexible y se podrán reducir los signos y síntomas.
- Uso de calzado cómodo: Se recomienda utilizar un calzado de tamaño adecuado, amplio de horma y cómodo para evitar que los dedos queden apretados en su interior. Además, se recomienda evitar tacones altos y de punta estrecha, en la medida de lo posible.
- Cirugía:Los tratamientos anteriores son conservadores, utilizados cuando la deformidad está en grado “flexible”. El tratamiento quirúrgico se dará en casos más severos y “rígidos”, cuando no se obtiene mejoría de forma conservadora.
- Ejercicios y estiramiento:El estiramiento de los músculos extensores y flexores es recomendable para evitar el agarrotamiento de las articulaciones.
- Plantillas para dedos en garra: Se tratan de plantillas personalizadas, las cuales ayudan a estabilizar el pie, evitan y corrigen la deformidad en la forma de los dedos.
¿Cómo funciona la plantilla para dedos en garra?
Las plantillas ortopédicas son recomendadas cuando las deformidades en los pies son ocasionadas por procesos secundarios al pie plano o pie cavo, ya que la redistribución del peso corporal y la colocación de ciertas modificaciones permitirán liberar ciertos puntos de mayor concentración de peso relajando la musculatura y permitiendo que los dedos se extiendan.
¿De qué materiales se elabora la plantilla?
La mayoría de las plantillas ortopédicas para dedos en garra están fabricados en silicona médica o materiales elásticos como la lycra o el neopreno. Estos proporcionan una buena adaptabilidad y movilidad sin sacrificar la presión requerida para resolver la situación.
¿Dónde conseguir una plantilla para dedos en garra?
Pueden adquirirse en una tienda o clínica especializada en ortopédia, o bien, directamente en internet.
¿Cuánto cuesta la plantilla?
El precio varía mucho dependiendo de la marca y los materiales de los que esté fabricada la plantilla para dedos en garra.
Las hay desde los $100 pesos mexicanos hasta de más de $500.